Poniższe zestawienie ma na celu zebranie ważnych informacji na temat atopowego zapalenia skóry w celach wyłącznie informacyjnych. Dołożyłam starań, aby tekst opierał się na sprawdzonych źródłach. Artykuł napisałam z myślą o rodzicach, którzy chcieliby pogłębić wiedzę na temat AZS. Pamiętajmy, że żaden tekst z internetu nie zastąpi diagnozy lekarza w gabinecie, zwłaszcza że poruszam jedynie najważniejsze zagadnienia.
Co to jest AZS?
Atopowe zapalenie skóry jest chorobą o podłożu genetycznym, co oznacza, że jest zależna od aktywności pewnych genów, z którymi się rodzimy.
Według dr Myłek w Polsce na AZS cierpią 3 miliony ludzi w różnym wieku (s. 239). W 85% są to osoby mające obciążenie alergiczne w rodzinie (rodzice, rodzeństwo).
Atopowe zapalenie skóry wiąże się z nieprawidłową budową naskórka i w tym tkwi tak naprawdę sedno całego problemu. Człowiek rodzi się ze skórą, która jest w pewien sposób upośledzona: keratynocyty, komórki, które tworzą zewnętrzną część naskórka, u zdrowego człowieka ułożone są w postaci „muru” z cegiełek, które nieustannie się odnawiają, przesuwają do zewnętrznej warstwy skóry, następnie umierają i odpadają. U osób chorych keatynocyty są wykształcane w stopniu niepełnym, jest także zaburzony ich metabolizm.
Kolejnym defektem skóry osób z AZS jest niewystarczające nawilżenie naskórka wynikające z nierównowagi między składnikami skóry (cholesterolem, kwasami tłuszczowymi, ceramidami) oraz z nieprawidłowego funkcjonowania gruczołów łojowych.
Dlatego tak ważna jest codzienna pielęgnacja skóry atopowej, dzięki czemu można wydłużyć czas remisji. Dużą trudnością jest przerwanie ciągu przyczynowo-skutkowego: podrażnienie wewnętrzne lub zewnętrzne-> (przyczyna i efekt podrażnienia) świąd + nieprawidłowe funkcjonowanie naskórka -> stany zapalne + świąd -> podrażnienie zewnętrzne -> nasilenie zmian AZS
Przyczyny AZS i genetyka
Atopowe zapalenie skóry jest chorobą o podłożu złożonym i nie wszystkie przyczyny tej choroby są dziś znane.
W badaniach genetycznym zidentyfikowano szereg genów kandydujących, głównie związanych z funkcją ochronną skóry oraz regulacją mechanizmów odporności wrodzonej i nabytej.
– pisze dr hab. n. med. Aleksandra Szczepankiewicz z Pracowni Badań Komórkowych i Molekularnych Kliniki Pneumonologii, Alergologii Dziecięcej i Immunologii Klinicznej UM w Poznaniu (źródło). Niestety, wyniki badań przeprowadzanych na różnych populacjach są na tyle różnorodne, że nie ma jeszcze odpowiedzi, które konkretnie geny odpowiadają za chorobę.
Najnowsze badania wskazują, że za AZS są odpowiedzialne dwa rodzaje genów: te, które są związane z funkcją bariery naskórka (np. SPINK5/LEKTI czy filagryna (FGL)), oraz te, które są związane z regulacją wrodzonej i nabytej odpowiedzi immunologicznej (np. TLR2 – „Polimorfizm [czyli, upraszczając, zmiana] w genie TLR9 może odpowiadać za zmienioną podatność na zakażenia bakteryjne i wirusowe, które istotnie pogarszają przebieg AZS”, TLR9 – polimorfizm tego genu jest odpowiedzialny za AZS niezwiązane z podniesionym poziomem przeciwciał IgE). Co oznacza, że wbrew nazwie atopowe zapalenie skóry może mieć podłoże atopowe (zależne od poziomu przeciwciał IgE; około 25% przypadków), nieatopowe oraz mieszane (Myłek, s. 243).
Odkryto także, co dokładnie jest odpowiedzialne za świąd, tak przykry i nieodłączny objaw AZS. Przyczyną jest Interleukina 31 (IL-31), cytokina produkowana przez limfocyty T, która działa m.in. na komórki naskórka. Stężenie tej cytokiny we krwi u chorych na atopowe zapalenie skóry ma przełożenie na:
- stopień objawów AZS,
- mniejsze stężenie peptydu przeciwbakteryjnego LL-37,
- mniejsze stężenie witaminy D, która reguluje produkcję LL-37 w komórkach naskórka (keranocytach).
(Więcej informacji na temat Interleukiny 31 i jej znaczenia w przebiegu AZS przeczytacie np. w pracy doktorskiej dr Hanny Walkowiak, choć jej badania nie doprowadziły do oczekiwanych wniosków). Ważny cytat:
Doniesienia poczynione na przestrzeni ostatnich lat wskazują na wysoce prawdopodobny udział IL-31 w patomechanizmie atopowego zapalenia skóry. Może mieć ona wpływ zarówno na występujący w przebiegu tej jednostki chorobowej świąd skóry, jak i na nasilenie procesu zapalnego, a jak wiadomo, świąd skóry u chorych na AZS występuje nawet przy braku zmian chorobowych. Można zatem przypuszczać, że IL-31 ma swój udział zarówno w inicjacji, jak i w utrzymaniu objawów AZS. (s. 144)
Zwiększona przepuszczalność śluzówki jelita u dzieci z atopowym zapaleniem skóry jest przedmiotem wielu badań, które istotnie wskazują na związek z AZS (np. źródło 1, źródło 2). Jest to przesłanka, aby dziecko z AZS miało szczególnie starannie dobraną dietę oraz suplementy wzmacniające śluzówkę jelita.
Przyczyny AZS pozagenetyczne
Geny to nie wszystko, wiadomo przecież, że wiele genów dziedziczymy, jednak ich aktywność zależy od warunków środowiskowych, życia płodowego itp. Dlatego dużą winę na „epidemię” AZS i innych chorób związanych z systemem odpornościowym zrzuca się na:
- dzisiejszy styl życia,
- dietę (produkty wysoko przetworzone, zanieczyszczone pestycydami itp.),
- zanieczyszczenie powietrza,
- nadmierną higienę,
- pasożyty,
- związki chemiczne w pożywieniach, kosmetykach, detergentach,
- masowe szczepienia bardzo małych dzieci itp.
Ma to znaczenie nie tylko w momencie uruchamiania genów na wczesnym etapie życia, ale także później, gdy choroba już się rozwija i czynniki zewnętrzne (tzn. przychodzące z zewnątrz, ale działające zarówno wewnętrznie – pokarmy, jak i zewnętrznie – kosmetyki) zaostrzają objawy.
Nie można bagatelizować psychicznej strony choroby: m.in. stres wpływa bardzo negatywnie na zaostrzenie zmian AZS. Bywa, że ciężka postać atopowego zapalenia skóry w wieku dorosłym jest wywołana jakimś zdarzeniem lub długotrwałą przykrą sytuacją, które wpłynęło na samopoczucie chorego, obniżając wydolność jego systemu odpornościowego. Tak było w wypadku mojego męża, który w wieku 32 lat z powodu długotrwałego stresu zmagał się z przykrymi objawami AZS (głównie dłonie i plecy) – do momentu, kiedy stres zniknął.
Szczepienia a AZS
Tak jak w wypadku alergii pokarmowej, szczepienia mogą wywołać lub nasilić objawy atopowego zapalenia skóry, o czym przeczytamy w ulotce szczepionki (jeśli ją oczywiście otrzymamy od lekarza).
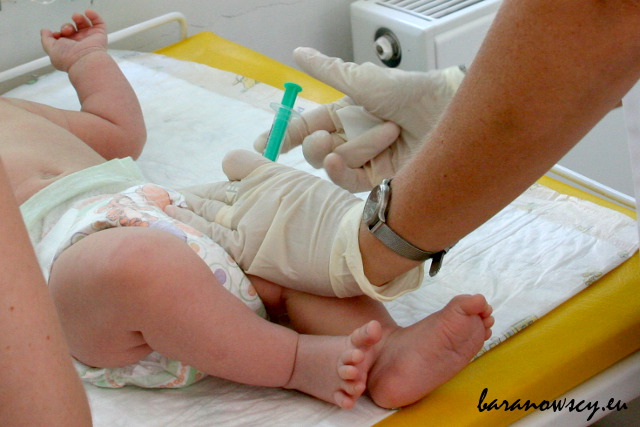
Choć AZS nie jest samo w sobie uznane za przeciwwskazanie do szczepienia (są nawet wytyczne, aby w wypadku zaognionych zmian skórnych znaleźć mimo wszystko „czyste” miejsce na wkłucie), dobrze wiedzieć, że są lekarze mający inne zdanie na ten temat oraz tacy, którzy mimo pełnej świadomości, że szczepienie może znacznie pogorszyć stan dziecka, zalecają szczepienie według standardowego kalendarza szczepień.
Przytoczę tu słowa pediatry dr Alicji Karney (źródło):
(…) dzieci z AZS należy szczepić koniecznie. Dzieci z atopowym zapaleniem skóry mają obniżoną odporność, łatwiej zapadają na choroby i zazwyczaj gorzej je przechodzą – więc mimo iż reakcje poszczepienne mogą być dosyć silne, szczepienie w AZS jest jak najbardziej zalecane. (Podkeślenie moje – JB).
Dla porównania cytat z dr Myłek:
Niebagatelne znaczenie [w powstawaniu azs] oprócz pokarmów mają wczesne i masywne szczepienia ochronne, często z obarczeniem organizmu rtęcią będącą konserwantem większości szczepionek w Polsce [dziś już rtęć jest zastępowana innymi konserwantami, tu lista szczepionek zawierających tiomersal – JB]. (s. 240-241)
Myłek w osobnym rozdziale „Szczepienie alergików. Wskazówki dla rodziców i lekarzy pediatrów” (s. 458) pisze wyraźnie:
Nie należy szczepić dziecka z aktywną chorobą alergiczną; trzeba poczekać, aż dziecko wróci do zdrowia.
(…) Nie należy szczepić dzieci z alergią na neomycynę, kanamycynę i gentamycynę. Antybiotyki te są dodatkiem do szczepionek.
Poza tym Myłek zaleca, aby dzieci uczulone na jajo było objęte szczególną opieką lekarską podczas wykonywania szczepienia, a jeśli reakcje po jajku były gwałtowne i niebezpieczne dla życia, należy odłożyć szczepienia co najmniej na rok. Pani doktor nie podaje jednego rozwiązania, jest zwolenniczką szczepienia uzasadnionego (na groźne choroby zagrażające życiu), jednak w dawkach rozproszonych (czyli nie 6 w 1) i najwcześniej po 4. miesiącu życia, oraz zaleca wybór szczepionek, które nie zawierają rtęci (moja wątpliwość: czy inne konserwanty, np. formaldehyd albo fenoksyetanol podane podskórnie mogą być obojętne dla zdrowia?). Sugerowane jest indywidualne podejście rodziców do kwestii szczepień w porozumieniu z lekarzem, który zgodzi się prowadzić szczepienia poza schematem.
Na szczęście w Polsce to rodzice decydują o szczepieniu swoich dzieci, dlatego ostatecznie od nich zależy, czy uznają, na ile gra jest warta świeczki. Warto na pewno przemyśleć przesunięcie szczepień na późniejszy okres (np. po pierwszym półroczu, zwłaszcza gdy dziecko jest karmione wyłącznie piersią i otrzymuje przeciwciała od matki na choroby, na które ona jest odporna). Szczepienie polskich dzieci w pierwszej dobie życia jest negatywnym ewenementem na tle innych państw Europy i świata.
Czy moje dziecko ma AZS?
Na to pytanie odpowiedź zwykle bywa wypadkową spostrzeżeń rodziców i lekarzy. Diagnostyka, która dałaby odpowiedź przybliżoną do pewnej, jest niezwykle droga i zazwyczaj niepotrzebna. Pediatra, alergolog i dermatolog to odpowiednie osoby, aby – najlepiej w porozumieniu ze sobą – wydać diagnozę w kierunku atopowego zapalenia skóry (patrz dalej: Diagnostyka i leczenie).
Bywa również tak, że lekarze pochopnie wydają opinię i przypisują typowe zmiany niemowlęce tej chorobie (przeczytaj o tym u Hafiji).
Dziecko może cierpieć na atopowe zapalenie skóry, gdy jest obciążone wywiadem alergicznym (rodzice, rodzeństwo) – wówczas prawdopodobieństwo odziedziczenia genów odpowiedzialnych za AZS jest duże (30-70% szans). Prawdopodobieństwo odziedziczenia tej choroby po matce jest większe niż po ojcu (w naszej rodzinie AZS synowie odziedziczyli po tacie, a tata – po swojej mamie).
Według pewnych badań, które cytuje dr hab. n. med. Aleksandra Szczepankiewicz (Pracownia Badań Komórkowych i Molekularnych Kliniki Pneumonologii, Alergologii Dziecięcej i Immunologii Klinicznej UM w Poznaniu), większość badań epidemiologicznych wskazuje na to, że na AZS cierpi co piąte (!) dziecko na świecie, z czego u 60% chorych dzieci atopowe zapalenie skóry ujawnia się przed końcem 2. roku życia. Nic więc dziwnego, że coraz częściej spotykamy się z tym problemem, o którym, niestety, wciąż nie wiemy wystarczająco dużo.
Najczęstsze objawy AZS
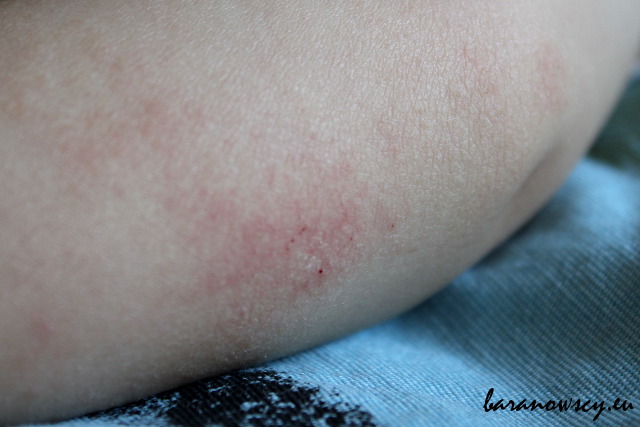
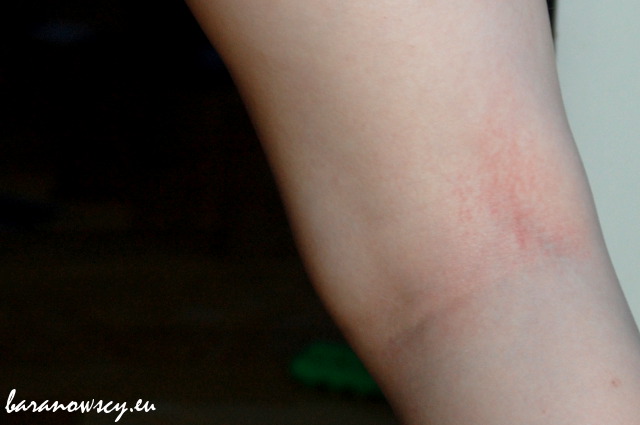
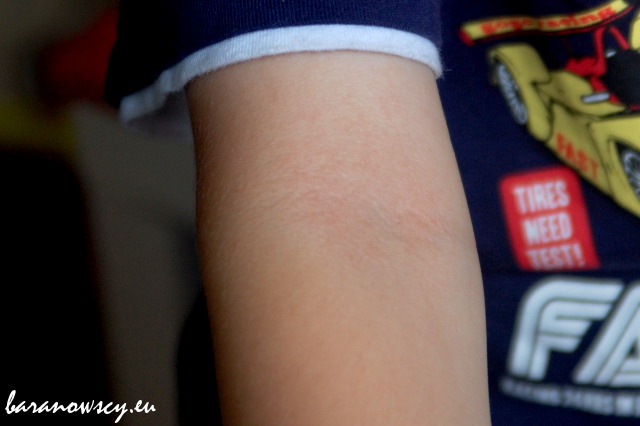
Najczęściej są to zmiany w postaci zaczerwienionej, suchej, złuszczającej się skóry w kształcie okrągłych, owalnych plam na ciele: U starszych dzieci najczęstszymi miejscami zmian atopowych są: U dorosłych najczęstsze miejsca zmian atopowych to:
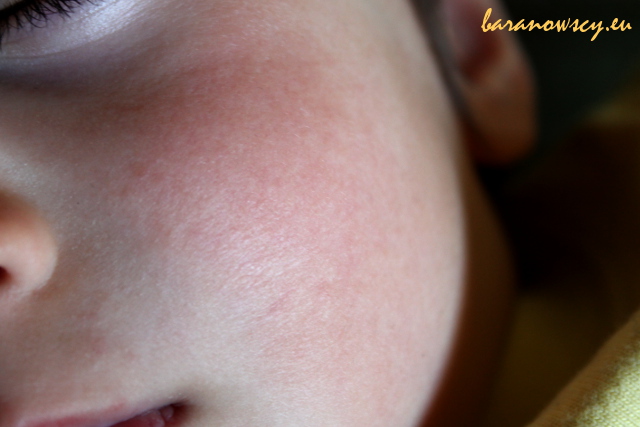
U naszego syna zmiany na policzkach pojawiały się bardzo wcześnie, ale wciąż zdarzają mu się właśnie takie wykwity; zdjęcie pochodzi z marca 2015 roku (syn miał 28 miesięcy):
Mówi się o dwóch fazach atopowego zapalenia skóry: fazie ostrej i fazie przewlekłej.
Druga faza to faza przewlekła.
Świąd jest najbardziej charakterystycznym objawem AZS – zmiany na skórze mogą być ledwo widoczne, ale uporczywe swędzenie powoduje, że dziecko się drapie, aż do krwi.
pomocne dla lekarza w określeniu, czy właśnie z tym schorzeniem zmaga się pacjent, to m.in.: Oprócz zmian widocznych na skórze AZS łączy się z rzadszymi przypadłościami, takimi jak: Kryteria dodatkowe, wymagające dodatkowych badań:
AZS to nie tylko skóra
Niezwykle ważne, ale często kompletnie pomijane przez lekarzy, są związki atopowego zapalenia skóry ze zmianami w centralnym ośrodku nerwowym. Być może nawet połowa dzieci z AZS cierpi jednocześnie na zaburzenia nerwowe, co wpływa na jakość życia dziecka i całej rodziny. Przyczyny takiego powiązania leżą w budowie komórek skóry, które rozwinęły się z tej samej grupy komórek co… mózg. (Dla ciekawych: w 2013 roku w „Nature” opublikowano wyniki eksperymentu polegającego na wyhodowani miniaturowego ludzkiego mózgu z komórek skóry, źródło).
Powtórzę, że AZS łączy się prawdopodobnie także z większą przepuszczalnością śluzówki jelita (patrz wyżej).
Dlatego ogromnie ważne jest zapewnienie chorującemu dziecku otoczenia nie tylko wolnego od alergenów, ale także przyjaznego, pełnego akceptacji, miłości i spokoju, w którym zmaganie się z problemami natury nerwowej będzie łatwiejsze.
AZS a alergia pokarmowa
Według współczesnych badań, w tym prowadzonych w Polsce przez profesora Kaczmarskiego, u dzieci z atopowym zapalenie skóry jednoczesne występowanie alergii pokarmowej jest szacowane na 30-40% przypadków. Odwrotnie patrząc, wśród dzieci z alergią pokarmową objawy skórne występują być może nawet u 70% chorych (a więc: nie każde AZS łączy się z alergią pokarmową, a nie każda alergia pokarmowa manifestuje się AZS).
Alergia pokarmowa może manifestować się zaostrzeniem objawów atopowego zapalenia skóry (wbrew krążącym przekonaniom: alergia pokarmowa nie powoduje AZS, ponieważ, przypomnijmy, AZS jest chorobą wrodzoną; alergia pokarmowa może uaktywnić chorobę lub zaostrzyć jej objawy).
Reakcja alergiczna w postaci zmian AZS może być zarówno IgE-zależna (natychmiastowa), jak i IgE-niezależna (późna) oraz mieszana (opóźniona). Z tego powodu czasem trudno ustalić, który pokarm powoduje zaostrzenie zmian na skórze, ponieważ czasem może upłynąć kilkadziesiąt godzin od momentu spożycia alergenu do momentu pojawienia się świądu, wyprysku itp.
Przeczytaj:
AZS a nietolerancja pokarmowa
Nietolerancja pokarmowa również może nasilać objawy AZS. Do głównych winowajców zaostrzenia zmian atopowych należą dodatki do żywności. Nietolerancja dodatków do żywności (czyli składników, które mają za zadanie wzmocnić smak, trwałość i np. kolor produktu) i pożywanie posiłków zawierających takie dodatki może skutkować zaostrzeniem zmian skórnych.
Podkreślam: nietolerancja pokarmowa nie wywołuje AZS, a jedynie może zaostrzyć jego objawy.
Dodatki do żywności, które mogą zaostrzyć objawy AZS to przede wszystkim barwniki spożywcze, kwas benzoesowy i jego pochodne.
Uwaga, inne dodatki spożywcze również mogą powodować objawy skórne (wysypki, pokrzywki). Nie musi to być jednak AZS, co nie zmienia faktu, że alergicy/osoby z nietolerancją pokarmową powinny unikać w swojej diecie produktów wysoko przetworzonych, zawierających dodatki do żywności, konserwanty, sztuczne witaminy itp.
Przeczytaj więcej, czym jest nietolerancja pokarmowa.
AZS a alergia wziewna
Niestety, atopowe zapalenie skóry może łączyć się także z alergią wziewną, i to w trójnasób. Po pierwsze, istnieją mocne dowody na to, że wczesna manifestacja AZS (tzw. atopowe zapalenie skóry o wczesnym początku, czyli przed ukończeniem 2. roku życia) stanowi znaczne obciążenie ryzykiem rozwoju alergii wziewnych oraz chorób z nimi związanych: kataru alergicznego i astmy:
Analiza licznych badań prospektywnych i retrospektywnych wskazuje, że pacjenci z wczesnym początkiem zachorowania na atopowe zapalenie skóry są podgrupą obciążoną dużym ryzykiem późniejszego rozwoju chorób alergicznych dróg oddechowych takich jak alergiczny nieżyt nosa i astma, będących składowymi tzw. marszu atopowego. (dr hab. n. med. Aleksandra Szczepankiewicz, link).
Po drugie, alergia wziewna może wpływać per se na pogorszenie stanu skóry w momencie ekspozycji na alergen. Dość znamienne są zmiany skórne, które nagle pojawiają się lub zaostrzają w chwili, gdy rozpoczyna się pylenie najczęściej uczulających roślin (u nas – olcha, brzoza). Wielu rodziców (w tym my) zauważa nagłe pogorszenie się stanu skóry mimo przestrzegania diety i braku zmian w otoczeniu właśnie wtedy, gdy pylenie danej rośliny osiąga apogeum.
Po trzecie, alergie krzyżowe (tu więcej na temat rodzajów alergii) mogą powodować uaktywnienie się AZS w momencie wzmożonego pylenia roślin i jednoczesnego spożywania pokarmów reagujących krzyżowo z tymi roślinami (np. brzoza – jabłko). Według niektórych alergologów (w tym prof. Kaczmarskiego) brak objawów alergii w okresie, gdy pylenie jest niewielkie lub go nie ma, nie oznacza, że pokarm czasowo wywołujący reakcję jest obojętny dla zdrowia. Mówi się o pamięci organizmu i stanach zapalnych powstających na poziomie komórkowym (alergia opóźniona, typu IV):
In vivo stwierdzono, że poza sezonem pylenia, gdy spożycie owoców nie powoduje objawów alergii, dochodzi do pojawiania się opóźnionych reakcji skórnych zależnych od limfocytów T. (Kaczmarski, s. 100)
W przygotowaniu tekst na temat alergii krzyżowych oraz tekst na temat alergii wziewnych.
AZS a alergia kontaktowa i inne czynniki zewnętrzne
W tym miejscu warto podkreślić, że osoby z AZS, ze względu na upośledzoną barierę ochronną skóry, mają skłonność do najróżniejszych chorób skóry – wirusowych, bakteryjnych, grzybiczych. Takie nadkażenia utrudniają wyleczenie zmian atopowych, nie mówiąc o tym, że same w sobie powodują dodatkowe, przykre dolegliwości.
W książce Danuty Myłek znajdziemy rozróżnienie między AZS a egzemą, czyli wypryskiem kontaktowym. Autorka rozgranicza te dwa (wyglądające identycznie nawet na poziomie komórkowym) stany zapalne skóry ze względu na ich bezpośrednią przyczynę. Egzemą (wypryskiem kontaktowym) Myłek nazywa „schorzeniem skóry narażonej na kontakt z zewnętrznymi substancjami uczulającymi lub drażniącymi” (s. 286). Wyprysk kontaktowy może być alergiczny lub niealergiczny (z podrażnienia, niezwiązany z reakcją układu odpornościowego).

Najczęściej narażone są ręce, ponieważ są najbardziej narażone na czynniki zewnętrzne. W zależności od rodzaju aktywności i stykania się z różnymi materiałami wyprysk kontaktowy może pojawić się miejscowo w dowolnym miejscu ciała – tam, gdzie następuje zetknięcie z alergenem/substancją drażniącą.
W wypadku egzemy na tle alergicznym, ponieważ czynniki są zewnętrzne, w zasadzie łatwiej je wyeliminować. Po przeprowadzeniu odpowiednich testów dermatologicznych (płatkowych) można ustalić sprawcę wyprysku kontaktowego i po prostu go unikać. Do najczęściej uczulających czynników należą: chrom, nikiel, kobalt, guma, tworzywa sztuczne (np. PCW), terpentyna, włókna syntetyczne, formalina, leki (antybiotyki, środki przeciwbakteryjne, euceryna, lanolina, a nawet maści steroidowe), kosmetyki (konserwanty, środki zapachowe, barwniki).
Wyprysk kontaktowy niealergiczny może być spowodowany podrażnieniem przez substancje, które o wiele trudniej wyłapać, ponieważ testy ich nie wskażą. Mogą to być: składniki kosmetyków, proszków do prania, rozpuszczalniki, środki zasadowe, kwasy czy oleje używane w przemyśle. Ich działanie polega np. na niszczeniu warstwy ochronnej skóry, zmianie jej pH, przez co substancje drażniące mają łatwiejszy dostęp do wnętrza skóry. (Myłek, s. 306 i dalej).
AZS a karmienie piersią
Badania przeprowadzone już w 1936 roku (Grulee i Sanford) wykazały związek między wyłącznym karmieniem piersią niemowląt a rzadszym występowaniem AZS. Niemowlęta karmione mlekiem krowim miały objawy AZS siedmiokrotnie częściej, dzieci karmione sposobem mieszanym – dwukrotnie częściej. (Za: Kaczmarski, s. 42).
Nie ulega wątpliwości, że karmienie piersią jest najlepszym sposobem odżywiania niemowląt (wyłączne do końca 6. miesiąca życia, potem jako posiłek podstawowy, następnie uzupełniający). Więcej o diecie matki karmiącej małego alergika przeczytasz tutaj: Dieta matki karmiącej małego alergika.
Diagnostyka
Lekarz, który podejrzewa u dziecka atopowe zapalenie skóry, zaczyna diagnozę od wywiadu rodzinnego oraz przebiegu choroby. Do tego dochodzą testy alergiczne, które mogą potwierdzić związek AZS z alergią pokarmową lub wziewną. W Polsce jedyne testy, które są oficjalnie uznawane przez alergologów, to te, które wykrywają reakcje IgE-zależne (natychmiastowe). Są to m.in. testy:
- krwi na IgE swoiste (przeciwciała na konkretne białka – pokarmowe i wziewne),
- skórne (typu prick-test – alergeny wziewne, pokarmowe),
- płatkowe (alergeny kontaktowe).

Test cytotoksyczny typu MRT może dać odpowiedź, czy w organizmie pacjenta zachodzą inne typy alergii, IgE-niezależne; test MRT bada wyłącznie alergeny pokarmowe. Jego wynik nie będzie uznawany przez większość alergologów w Polsce.
Najtrudniejszą metodą diagnostyczną jest dieta eliminacyjna, polegająca na uważnym dobieraniu pokarmów i notowania reakcji organizmu.
W wypadu negatywnych wyników testów pozostaje właściwie tylko metoda obserwacji, w tym wykluczenia z otoczenia dziecka podejrzanych alergenów wziewnych, kontaktowych i pokarmowych. Ze zrozumiałych przyczyn bywa to częściowo niewykonalne (roztocza kurzu domowego, pyłki roślin).
Leczenie i postępowanie
W wypadku AZS leczenie objawów to dość złożony proces, na który powinno składać się kilka czynników. Przede wszystkim, gdy dziecko ma objawy atopowego zapalenia skóry, rodzice powinni zostać poinformowani przez lekarza o samej chorobie i koniecznością podporządkowania się pewnym zasadom. Lekceważenie objawów AZS, które wynika często z nieświadomości rodziców, ale też niewystarczającej wiedzy lekarzy lub niewystarczającego podkreślania przez nich wagi choroby.
Ze względu na niezwykle dużą ofertę produktów dla skóry atopowej mamy dziś wielki wybór i ogromne możliwości w wybieraniu kosmetyków pielęgnacyjnych. Ponieważ ludzie tak bardzo różnią się między sobą, nie każdy preparat, który pomoże jednej osobie, sprawdzi się u innej, a może uczulić trzecią. Stąd nie ma jednej ścieżki pielęgnacji skóry atopowej, choć są pewne podstawowe zasady, których przestrzeganie ułatwia opanowanie zmian skórnych i zapobieganie ich rozszerzaniu. Do najważniejszych należy z pewnością nawilżanie i natłuszczanie skóry oraz odpowiednie odkażanie i leczenie zmian chorobowych z nadkażeniami. Ponieważ jest to temat niezwykle rozległy, powstanie o nim tekst, gdzie skupię się właśnie na pielęgnacji skóry atopowej metodami naturalnymi, dermokosmetykami i farmakologią. W przygotowaniu tekst: metody pielęgnacji skóry z AZS. Jak pisze dr Myłek, u 85% pacjentów objawy AZS ustępują, jednak jest to związane z marszem alergicznym, a nie pozbyciem się choroby. Marsz alergiczny polega na przenoszeniu się objawów alergii na inne narządy (np. skóra -> nos -> oskrzela -> astma). Marsz alergiczny bywa skutkiem nieprawidłowego rozpoznania problemu immunologicznego (alergii, AZS) lub bagatelizowania objawów („dziecko samo wyrośnie z alergii”). W wypadku naszych synów trudno właściwie mówić o marszu alergicznym, ponieważ od urodzenia cierpią na polialergie pokarmowe i wziewne. Nasza alergolog z 28-letnim stażem przygotowała nas na to, że u starszego syna alergie raczej nie znikną, ponieważ jest on na to za duży. AZS często ustępuje, gdy dziecko ma kilka lat, a zamiast tego pojawiają się alergie wziewne. My niemal od początku mamy pakiet AZS-wziewno-pokarmowy, co daje nam niewielkie szanse na pozbycie się alergii. Przykładem może być mój mąż, który w wieku 32 lat zaczął ponownie – po wielu latach spokoju – cierpieć z powodu alergii pokarmowych i AZS oraz nabawił się sezonowej astmy, której przyczyną jest pylenie m.in. brzozy. W jego wypadku nigdy nie zastosowano kompleksowego leczenia antyalergicznego Wiem, że zmaganie się z AZS, które często idzie w parze z najróżniejszymi alergiami i nietolerancją pokarmową, bywa dla chorych oraz ich rodziny bardzo ciężkim doświadczeniem. Jeżeli sytuacja nas przerasta, a lekarze nie są w stanie pomóc nam w zakresie opieki psychologicznej, szukajmy grup wsparcia oraz wyspecjalizowanych psychologów, którzy mają doświadczenie z tą chorobą. Wszystkich potrzebujących zapraszam do grupy tematycznej na Facebooku, którą współadministruję – AZS – atopowe zapalenie skóry, alergia. Zachęcam także do skontaktowania się z organizacjami pozarządowymi, które zajmują się tematem AZS i alergii, np.: W przygotowaniu: tekst na temat psychologicznej strony chorób takich, jak AZS, alergia i nietolerancja pokarmowa.
Pielęgnacja skóry atopowej

Czy AZS mija?
Jak sobie radzić – gdy problem przerasta nas psychicznie
Bibliografia






Serdecznie dziękuję Ci za ten artykuł. Po 17 latach remisji AZS wróciło do mnie z taką siłą jak nigdy wcześniej. Jako studentka żywienia, praktykujący dietetyk i samouk, widzę jak dużo wiedzy mi brakuje i cenię, że osoby bardziej doświadczone ode mnie dzielą się tą wiedzą w internecie. :)
Gdyby lekarze chociaż w połowie zagłębiali się tak bardzo w temat jak Ty, to zmniejszyłoby się cierpienie chorych, a na pewno nie czuli by się tak zagubieni i zdani wyłącznie na siebie :)
Gabi ostatnio pisze o…Nietolerancje pokarmowe i alergie opóźnione cz. 1